La fattoria sperimentale dell’IVI: sperimentazione animale e alternative
Per studiare queste malattie infettive, è essenziale condurre esperimenti sulle cellule immunitarie dell’ospite naturale e sugli animali. Attualmente i modelli in vitro non consentono di valutare i meccanismi e la gravità di una malattia legata a un ceppo virale, così come la risposta immunitaria e l’effetto protettivo di potenziali vaccini. In questi casi, è quindi necessario condurre esperimenti sugli animali.
In Svizzera, tutti gli esperimenti sugli animali sono soggetti a una rigorosa procedura di autorizzazione conformemente alla legge federale sulla protezione degli animali. Prima di tutto, per rispettare la prima «R» del principio delle 3R (Replace, Reduce, Refine), uno studio sugli animali è autorizzato soltanto se non esiste un metodo sostitutivo per rispondere alle domande che si presentano. Una volta stabilito che un esperimento sugli animali è assolutamente necessario, l’autorizzazione viene concessa solo dopo un’attenta valutazione da parte di una commissione cantonale indipendente di una richiesta ben motivata, che giustifichi gli obiettivi, il numero minimo di animali (Reduce) e dimostri che i metodi utilizzati rispettano il più possibile il benessere degli animali (Refine). La ponderazione degli interessi in gioco consente di stabilire se un esperimento sugli animali può essere autorizzato e realizzato.
Se per rispondere a una domanda è necessario utilizzare linee cellulari animali o umane permanenti o addirittura un approccio interamente sintetico, è necessariamente obbligatorio seguire questa procedura in via prioritaria, in quanto consente di ridurre al minimo la sperimentazione animale. Tuttavia, spesso è necessario ricorrere a cellule primarie. A tal fine, vengono prelevati regolarmente campioni di sangue dagli animali dell’IVI, una procedura che è anche soggetta all’autorizzazione per la sperimentazione animale, con un livello di gravità pari a 0. Le cellule primarie ottenute in questo modo possono essere utilizzate in particolare per:
- identificare le specie a rischio (host range)
- determinare le cellule / gli organi bersaglio nell’animale e nell’essere umano in caso di zoonosi
- studiare i meccanismi fondamentali dell’infezione virale
- esaminare potenziali molecole terapeutiche (drug screening)
- sviluppare colture di tessuti freschi o co-colture di cellule diverse in tre dimensioni con proprietà simili a quelle degli organi (organoidi). Utilizzati oggi nella lotta contro il coronavirus, questi modelli sono molto promettenti per studiare le proprietà di virus zoonotici come l’influenza aviaria o suina, la febbre del Nilo occidentale, l’encefalite giapponese, la febbre Zika o il vaiolo delle scimmie.
L’IVI fa parte dell’iniziativa STAAR (Swiss Transparency Agreement on Animal Research), che mira a migliorare la comunicazione e la trasparenza sull’impiego degli animali nella ricerca. Essa riunisce organizzazioni pubbliche e private che conducono, partecipano o finanziano ricerche che impiegano animali. Anche le istituzioni che allevano o forniscono animali ne sono interessate.
Approfondimenti

Blog Amal Fahmi – Organoidi
«Abbiamo dimostrato che il SARS-CoV-2 può infettare la placenta umana e che anche il virus del Nilo occidentale presenta caratteristiche di infezione placentare.»

Anche i metodi di ricerca cambiano
Marco Alves dell’Istituto di Virologia e Immunologia (IVI) e dell’Università di Berna conduce ricerche sugli organoidi dal 2017, concentrandosi principalmente sugli effetti che hanno i virus zoonotici sull’uomo. Intervista con Nicole Jegerlehner, ASMV
La ricerca in vitro premiata come un metodo alternativo alla sperimentazione animale
Marco Alves ha deciso di utilizzare l’intero premio di 10 000 franchi svizzeri per finanziare progetti di ricerca in vitro.
Pubblicazioni online relative al premio:
SARS-CoV-2 can infect and propagate in human placenta explants
Generation of precision-cut slice cultures of human placenta
Nuovo modello in vitro: un metodo alternativo alla sperimentazione animale
Nell’ambito della loro ricerca sulla placenta umana come bersaglio per il SARS-CoV-2 (Fahmi et al, 2021), il team di ricerca del PD Dr. Marco Alves (Istituto di virologia e immunologia, IVI, e Università di Berna) ha sviluppato un modello in vitro della placenta umana. Questo modello fisiologico fornisce la piattaforma necessaria per aprire la strada a una sostituzione significativa degli approcci in vivo nella valutazione dei meccanismi fisiopatologici dei virus che causano infezioni durante la gravidanza. Inoltre aiuta a promuovere il principio delle 3R (replace, reduce, refine), che mira a sostituire, ridurre e perfezionare gli esperimenti sugli animali, e in particolare il principio di sostituzione.
Pubblicando il metodo nella rivista scientifica STAR Protocols (Fahmi et al., 2022) esattamente come è stato sviluppato, altri team di scienziati saranno in grado di riprodurre la tecnica, aiutando in ultima analisi a ridurre l’impiego di animali, laddove possibile.
Gli esperimenti sugli animali sono autorizzati soltanto se non esiste alcun metodo alternativo per affrontare il problema in questione. L’Istituto di virologia e immunologia (IVI) è impegnato nello sviluppo di metodi alternativi.
Legenda
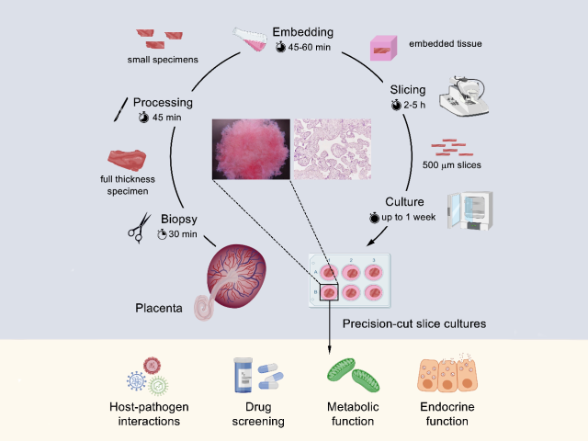
Metodo del nuovo modello in vitro: dal campionamento della placenta alla coltura dei tessuti che permette poi lo studio della placenta umana, ad esempio, dopo l’infezione da SARS-CoV-2.
La placenta umana, un bersaglio della SARS-CoV-2
Cosa succede nella placenta umana dopo un'infezione da SARS-CoV-2? I team di ricerca dell'IVI e del CHUV sono stati in grado di determinare che le cellule della placenta umana possono essere infettate con il SARS-CoV-2, e che il virus prolifera in queste cellule, infettando di seguito le cellule placentari vicine. La placenta umana, un bersaglio della SARS-CoV-2